Quels sont les risques de l’intervention ?
Tout acte médical, même conduit dans des conditions de compétence et de sécurité conformes aux données actuelles de la science et de la réglementation en vigueur, comporte des risques de complication. Aujourd’hui, tout chirurgien se doit d’informer son patient sur les risques et les complications éventuelles de l’intervention dont il va bénéficier. Cette information doit être claire, loyale et intelligible. Elle a pur but de permettre à chaque patient de mettre en balance les risques qu’il encourt par rapport aux bénéfices qu’il retirera de l’intervention chirurgicale afin qu’il puisse prendre la décision, en son âme et conscience, de se faire opérer ou non.
Cette notion est particulièrement importante pour certains actes de chirurgie maxillo-faciale qui sont des interventions chirurgicales de confort (chirurgie plastique de la face, implantologie, etc.…). L’énumération « bibliographique » des diverses complications possibles a pour but de vous faire participer pleinement aux décisions qui concernent votre santé ou votre bien-être et de vous rendre responsable.
Les complications hémorragiques:
– Une hémorragie est rare au cours de l’intervention mais peut rendre exceptionnellement nécessaire une transfusion de sang ou de dérivés sanguins.
Les complications infectieuses sont rares. Elles peuvent se manifester sous la forme d’un abcès de la joue qui pourra nécessiter parfois nécessiter un drainage chirurgical. Dans des cas très exceptionnels, l’infection peut nécessiter l’ablation du matériel d’ostéosynthèse (vis et plaques).
Les complications nerveuses:
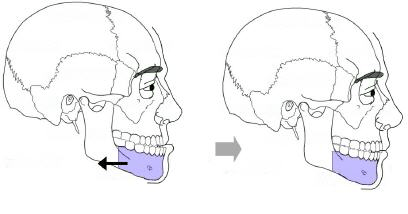
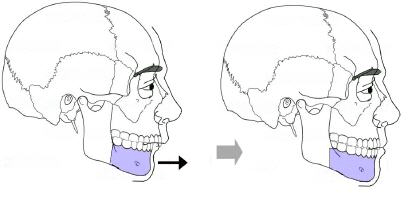
– Une perte partielle (hypoesthésie) ou totale (anesthésie) de la sensibilité de la lèvre inférieure et des incisives inférieures avec sensation d’engourdissement est fréquente. Cette complication est liée à la présence du nerf alvéolaire inférieure (responsable de la sensibilité de la lèvre inférieure et des incisives inférieures) qui circule dans la mâchoire inférieure. La situation anatomique de ce nerf rend délicate l’ostéotomie mandibulaire qui doit prendre un trajet particulier pour éviter de le léser. Ces troubles disparaissent généralement en quelques semaines à quelques mois. Un déficit définitif de la sensibilité est rare.
Rarement, un traumatisme du nerf lingual est possible. Ce nerf qui circule à la face interne de la mâchoire inférieure est responsable de la sensibilité de la moitié de la langue du même côté. Une lésion de ce nerf se manifestera donc par une perte de la sensibilité de la moitié de la langue. Ces troubles disparaissent généralement en quelques semaines à quelques mois.
– De façon très exceptionnelle, des cas de paralysie de la moitié du visage ont été décrits au cours des ostéotomies de la mandibule.
Les complications osseuses:
– Un retard de cicatrisation et de consolidation osseuse (pseudarthrose) est possible au niveau de la mâchoire inférieure. Si cela survient, un nouveau blocage bimaxilllaire est effectué jusqu’à obtenir une consolidation osseuse satisfaisante. Une nouvelle intervention avec greffe osseuse peut être nécessaire.
– De façon très exceptionnelle, une nécrose (mort) d’une partie de l’os qui a été coupé et déplacé peut survenir. Ceci peut entraîner une rétraction de la gencive, la formation de poches dans l’os et finalement la perte de l’os et des dents.
– Après l’intervention, la relation entre les dents du haut et celles du bas peut être légèrement différente de celle prévue. Diverses solutions simples sont alors proposées pour rattraper ce petit décalage: le prolongement dans le temps du blocage bimaxillaire avec tractions élastiques, un complément de traitement orthodontique ou des meulages sélectifs des dents permettent de rattraper le décalage.
– Dans certains cas, une dégradation progressive de l’occlusion dentaire revenant en position de départ peut s’observer après l’opération (c’est une récidive). En cas de signes d’une modification de l’occlusion, il faut consulter votre chirurgien. Un traitement orthodontique et/ou chirurgical peut devenir nécessaire.
Les complications dentaires:
Les racines dentaires peuvent être lésées au cours de l’intervention et nécessiter un traitement (résection apicale, dévitalisation).
Les complications articulaires:
L’apparition ou l’aggravation d’un dysfonctionnement pré-existant de l’articulation de la mâchoire peut survenir (claquements, douleurs). Ils sont en général temporaires et cèdent grâce à des traitements simples dans la plupart des cas.